A influência do avanço tecnológico para o tratamento de varizes

As varizes são veias doentes, dilatadas que deixam de desempenhar com eficiência sua função de movimentar o sangue. A parte estética não é o único incômodo de quem sofre com este problema. Por causa disso, cada vez mais os brasileiros estão em busca de tratamentos que lhes proporcione mais bem estar e qualidade de vida.
Como funciona o mapeamento venoso com Cartografia Vascular?
Em resumo, o mapeamento venoso se trata de uma investigação da doença venosa, que aliada a tecnologia da cartografia vascular, torna a técnica ainda mais segura e eficaz. As dúvidas são frequentes e recorrentes, por isso, preparei este artigo para te ajudar a entender um pouco mais sobre esse procedimento moderno e promissor, etapa por etapa. Vamos lá? O que é Cartografia Vascular? A Cartografia Vascular é um sistema online que registra laudos ultrassonográficos vasculares com rapidez e praticidade, com armazenamento na nuvem. Um método moderno, que garante ao profissional a liberdade de acesso aos laudos no ambiente onde estiver, como hospital, consultório e qualquer outro lugar com conexão à internet. A Cartografia dividi-se em duas categorias: a arterial e a venosa. Cartografia ultrassonográfica arterial Possibilita a montagem de laudos da região da aorta abdominal e ilíacas, artérias do aparelho digestivo e extremidades, carótidas e vertebrais, membros superiores e inferiores. Além disso, registra alterações como placas de ateroma, aneurismas, fístulas arteriovenosa, kinking, etc. Cartografia ultrassonográfica venosa Permite a montagem de laudos completos dos membros inferiores para mapeamento com marcação esquemática da presença de refluxo superficial e/ou profundo, presença de varizes, alterações tróficas como dermatite ocre e úlceras no terço distal da perna. O mapeamento venoso com Eco Doppler colorido O Eco Doppler colorido é o método de escolha “Padrão Ouro” para o estudo da anatomia e fisiologia das veias, por conta de sua acurácia, reprodutibilidade e natureza não invasiva. Em suma, sem prejuízos ou riscos aos pacientes, esse exame pode ser repetido quantas vezes for necessário. Contudo, uma vez que é sensível, específico e fornecedor de dados anatomofuncionais, o Eco Doppler colorido facilita a definição do melhor tratamento. Além disso,devido às informações valiosas oferecidas, ele guia para a melhor técnica a ser utilizada, Pode se utilizar o mapeamento para diversas situações: Indicação e programação do endolaser através da medição da distância da epigástrica da junção safenofemoral; A quantidade de tributárias que serão retiradas com flebectomia e ou safenectomia convencional, inclusive suas perfurantes, permite a indicação e programação do tratamento cirúrgico convencional; Programação do tratamento escleroterápico com CLACS e ou espuma densa, de acordo com calibre e quantidade de tributárias varicosas; Indicação de drenagem das fleboescleroses após o tratamento com espuma densa; Acompanhamento de possíveis recanalizações da esclerose de tributárias em pacientes tratados com espuma e ou laser. Por fim, o mapeamento nesses moldes é tão importante ou mais que o registro fotográfico antes de qualquer procedimento de varizes nos membros inferiores. Em síntese, é um registro funcional e quantitativo das varizes, que muitas vezes não são visíveis por fotos ou dispositivos de realidade virtual. Dúvidas sanadas? Espero que tenha gostado desse conteúdo! Você também pode ler sobre: Procedimento para secar veias e vasinhos sem dor, conheça a técnica 2 em 1 conhecida como ChaRov
Procedimento para secar veias e vasinhos sem dor, conheça a técnica 2 em 1 conhecida como ChaRov

Procedimento para secar veias e vasinhos sem dor, conheça a técnica 2 em 1 conhecida como ChaRov Também conhecidos como telangiectasias, os vasinhos das pernas são um dos problemas estéticos que mais causam desconforto, principalmente em mulheres. Prova disso é que a busca por um tratamento que solucione o problema tem crescido exponencialmente nos últimos anos, exigindo procedimentos cada vez melhores dentro do “mercado” da autoestima e beleza. Falando em números, os vasinhos afetam de 60 a 86% da população adulta e podem surgir tanto em mulheres, quanto em homens. Além disso, esse problema pode estar associado a veias varicosas. Fazendo uma comparação entre as telangiectasias (vasinhos) e a relação com as veias varicosas, percebe-se que quanto mais vasinhos, maior é a chance de surgir veias dilatadas que causam sintomas como desconforto estético, insuficiência venosa, sensação de dor, queimação e cansaço nas pernas. Para quem busca o tratamento desse tipo de problema, é ideal saber que o diagnóstico é realizado por um médico angiologista e por um exame físico que identifica esses pequenos e finos vasos que estão expostos na superfície da pele. Tratamento – O que é a Escleroterapia? Também chamado de “aplicações”, o tratamento para as telangiectasias é realizado por meio de um procedimento chamado escleroterapia. Este procedimento consiste na aplicação de uma injeção de medicamentos feita através de uma agulha bem fina, capaz de interromper o fluxo do sangue nos vasos. Tratamento 2 em 1 – Procedimento sem dor Uma das queixas que mais incomodavam as pessoas que optavam por realizar o tratamento para secar veias e vasinhos, era a dor e o desconforto causados no momento da aplicação. Foi pensando em revolucionar o tratamento e colocando a preocupação com o paciente como o foco essencial, principalmente no momento de realizar o procedimento, que os cirurgiões vasculares Dr. Carlos Alberto Rover e Dr. Charles Esteves, criaram juntos a técnica ChaRov. O nome dessa técnica batizada como ChaRov é a junção dos nomes Charles e Rover, e trata-se de um procedimento 2 em 1, ou seja, une as aplicações de laser com a técnica da escleroterapia ampliada. A escleroterapia ampliada é uma injeção de medicamento em maior volume associada a um anestésico que seca veias e vasinhos. Ao ser aplicada, a escleroterapia ampliada causa uma reação química que atinge a parede interna dos vasos. Já o Laser transdérmico (semelhante a uma pistola), é um procedimento não invasivo que atua de fora para dentro e trata os vasinhos superficiais que são aqueles visíveis na superfície da pele. A combinação dos dois procedimentos é essencial, a aplicação ampliada trata os vasos de dentro para fora e o Laser transdérmico, de fora para dentro. Com isso pode-se dizer que um é o complemento do outro. É importante ressaltar que quando feito o tratamento só dos vasinhos, o problema pode voltar, pois, a veia que está doente e fica mais para baixo, vai continuar fazendo que os vasinhos apareçam. Outro ponto importante que destaca a eficiência desse tratamento 2 em 1 é o anestésico que alivia o desconforto causado pelo do Laser. É importante ressaltar que em mais de 80% dos casos, a técnica ChaRov elimina a necessidade de cirurgia. Ela pode ser realizada na própria clínica e o paciente não necessita fazer repouso, podendo fazer suas atividades diárias normalmente.
Tratamento das veias e telangiectasias da face, colo, mama e mãos

Charles Esteves Pereira Cirurgião Vascular e Endovascular Especialista em Cirurgia Vascular com habilitação em Ecografia Vascular com Doppler e Cirurgia Endovascular pela SBACV/CBR Membro titular da SBACV Membro do American Vein and Lymphatic Society Membro do European Venous Forum Membro do College of Phlebology of London Coordenador do Curso Master em Flebologia Estética Diretor da Clínica Charles Esteves – Medicina Vascular em Goiânia – GO Tratamento das veias e telangiectasias da face, colo, mama e mãos VEIAS DA FACE Veias da face podem adquirir aspecto inestético em pessoas de pele muito clara, após tratamentos repetidos de “peeling e lasers ablativos e em decorrência da idade com atrofia da pele, subcutâneo e musculatura. Além disso, alterações emocionais, como um sorriso ou raiva podem tornar estas veias mais dilatadas e visíveis. Variações posturais podem dilatar (deitar, elevar os membros) ou colabar (ficar de pé ou sentado) deixando um sulco no trajeto das veias. No mundo moderno, com a disseminação das “selfies”, observamos uma procura crescente de pacientes queixando-se dessas veias proeminentes. As veias mais frequentemente observadas são as veias temporais, veias da região periorbitária, veias laterais da face e veias supraorbitárias. Anatomia Shimizu Y et al1 em disseção de 15 cadáveres detectaram uma veia em alça que contorna cada órbita, formada pela veia transversa superior da órbita, veia angular e veia facial, localizadas abaixo dos músculos sendo consideradas veias profundas. A veia angular apresenta uma conexão profunda com veia oftálmica e uma conexão superficial denominada “veia transversa da raiz nasal” que cruza anteriormente no dorso nasal para comunicar-se com a veia angular do outro lado. Além disso, descreve a presença de uma ou duas “grandes veias ascendentes” presentes na região central da fronte, em plano mais superficial que recebem fluxo de uma rede de veias subdérmicas. As “grandes veias ascendentes” drenam na “veia transversa da raiz nasal” em 77%, nas “veias angulares” em 20% e um misto (veia transversa da raiz nasal e veia angular unilateral) em 3,3%. Em 53% observaram a união das duas “grandes veias ascendentes” formando um tronco único no centro da fronte, em 40% são separadas e independentes. As “grandes veias ascendentes” perfuram o músculo prócero e seguem trajeto cranial em direção à gálea. Esta descrição anatômica explica a razão pela qual estas veias podem se tornar bastante dilatadas durante a expressão de um grande sorriso para uma “selfie” ou em um momento de raiva. Explica também a melhora deste “sintoma” com a aplicação de toxina botulínica. Onishi S. et al2 em dissecção de 12 cadáveres relatam em 70% dos casos a mesma veia em alça contornando as órbitas formada pelas veias facial, veia angular, veia transversa superior da órbita (ou supratroclear) e veia temporal superficial. Estas veias recebem comunicantes do plexo subdérmico e drenam para veias profundas através de várias comunicantes sendo 3 principais: uma comunicante para veia oftálmica no canto medial do olho, comunicante zigomaticotemporal no canto lateral do olho e comunicante para veia temporal média. Cabe relatar a grande importância da veia comunicante entre a veia angular e veia oftálmica, bem como as artérias adjacentes, justificando as ocorrências de complicações oculares, inclusive cegueira, decorrentes de injeções no território denominado “triângulo nasal” Tratamento Opções terapêuticas para veias inestéticas da face incluem a escleroterapia, miniflebectomias e LASER. A escleroterapia é relatada com resultados razoáveis em mãos experientes. Bowes LE e Goldman MP 3 realizaram escleroterapia em 14 pacientes em 20 pontos na face incluindo vasos de 0,3 e 3 mm utilizando uma associação de glicose 25%, cloreto de sódio 10% e fenetil álcool 8% (Sclerodex) na região periorbital, têmporas, nariz, bochechas e lábio superior e utilizaram polidocanol 0,5 – 0,75% em telangiectasias no nariz e bochechas, com volumes injetados variando de 0,3 – 2,0 mL com resolução média de 67 – 75%, onde um caso de falha necessitou flebectomia. Não houve complicações significativas. Entretanto, os vários relatos de complicações vasculares e oculares catastróficas após injeções cosméticas na face4,5 recomendandam cautela, sendo de bom alvitre evitar a escleroterapia nas regiões de risco, incluindo as regiões periorbitárias, temporais e do triângulo nasal. Miniflebectomias são relatadas em trabalhos antigos referindo bons resultados em veias periorbitárias e temporais, mas com risco aumentado de hematomas e edema, além de cicatrizes indesejáveis. No momento atual, temos obtido excelentes resultados com o LASER Nd:YAG 1064 “Long Pulse”. Utilizamos o equipamento Etherea MX (Vydence Medical) com spot size 6 mm, fluência de 80-90 J/cm2 e tempo de pulso de 30-40 ms em 15 pacientes do sexo feminino e 4 do sexo masculino associando o resfriamento ativo com jato de ar gelado com equipamento Siberian Fit (Vydence Medical) com máximo de 3 passagens em cada sessão para tratamento das veias periorbitárias e temporais. Obtemos desaparecimento de 70% das veias em uma sessão, 80% em duas sessões e 100% em 3 sessões com intervalo de 30 dias. PROTOCOLO SUGERIDO PARA VEIAS RETICULARES DA FACE LASER Nd:YAG 1064 nm Long Pulse + RESFRIAMENTO SEMPRE SPOT FLUENCIA TEMPO DE PULSO 4 – 6 MM 80 – 90 J/CM2 30 – 40 mseg UMA A TRÊS PASSAGENS COM INTERVALO DE 1 MINUTO ENTRE AS PASSAGENS Nas figuras 1-3 observamos o resultado de um tratamento de veia periorbital em homem, pele tipo III, com resolução em duas sessões com intervalo de 30 dias. LASER Nd:YAG 1064 nm, spot 6 mm, Fluência de 80 J/cm2 e tempo de pulso de 40 mseg e resfriamento com jato de ar gelado. Uma passagem em cada sessão. Nas figuras 4-7 observamos o resultado de um tratamento de veias temporais e periorbitárias em mulher, pele tipo III a IV, com resolução em duas sessões com intervalo de 30 dias. LASER Nd:YAG 1064 nm, spot 6 mm, Fluência de 80 J/cm2 e tempo de pulso de 40 mseg e resfriamento com jato de ar gelado. Duas passagens na primeira sessão e uma passagem na segunda. A “grande veia ascendente” da fronte é o nosso maior desafio. Realizamos em 4 anos o tratamento de 18 pacientes (17 feminino e 1 masculino, idades variando de 30 a
Endovenous Thermal Ablation of Prominent Central Forehead Veins (Supratrochlear Veins)—Description of a Novel Treatment

Charles Esteves Pereira, MD,* Carlos Alberto Rover, MD,* and Mark Steven Whiteley, MBBS, MS, FRCS(Gen)† AQ : 1 AIMS To describe a new method of treating prominent vertical forehead veins and to report the early results. AQ : 4 OBJECTIVE Many patients complain of prominent vertical veins in the center of their forehead, worse when smiling, wrinkling the forehead in bright light, leaning forward, and when vasodilated in heat, when exercising, or with alcohol. Previous attempts to treat these with external laser, sclerotherapy, and phlebectomy have not been successful. MATERIALS AND METHODS We used endovenous laser ablation with a 1470 nm diode laser in 15 patients (F:M 12:3; mean age 38.4 years range 24–69). A bare fiber was used once and a 400-mm single ring radial fiber (Biolitec, Vienna, Austria) in all other cases. Tumescence was placed around the vein and a power of 2 to 3 W with a pullback of 7 to 10 seconds per centimeter. RESULTS Twelve of the 15 patients (80%) ended up with a good cosmetic result and were satisfied, although 2 needed redo treatment. One patient had minor skin tethering, and 2 (13%) suffered burns—one was the only bare fiber case and the other, the only one where 4 W was used. CONCLUSION We present a novel technique to treat prominent vertical forehead veins, with apparently good early results. The authors have indicated no significant interest with commercial supporters. M.S. Whiteley applied for a AQ : 3 patent for this technique on April 21, 2020. The treatment of unsightly facial veins is commonplace in the aesthetic and cosmetic world. However, such treatments usually involve treatment of telangiectasia or small reticular veins of the cheeks, periorbital region, or temples. These are usually treated with laser,1 intense pulsed light,2 or different electrocautery treatments.3 Larger veins may be too large for such methods and may require surgical removal, such as phlebectomy4 with some opting for sclerotherapy.5 However, prominent vertical veins, either single or mul- tiple, in the center of the forehead are particularly difficult to treat with any of the previously mentioned treatments. These veins are called the right and left supratrochlear veins.6 However, they have various other names, with some calling them “frontal veins,”7 and Shimizu and colleagues8 calling them “ascending veins of the fore- head” in their description in Clinical Anatomy. Such veins, although not associated with any medi- cal condition, are cosmetically damaging. They become prominent when smiling, wrinkling the forehead in the sunlight, bending forward, lying down, or when vasodilated, such as in the heat, exercising, or after alcohol ingestion. As such, they are often prominent at times when photographs are taken, frequently causing upset and hence patients seeking help to remove them. *Charles Esteves Vascular Medicine, Goiânia, Brazil; † The Whiteley Clinic, Guildford, United Kingdom AQ : 2 © 2020 by the American Society for Dermatologic Surgery, Inc. Published by Wolters Kluwer Health, Inc. All rights reserved. ISSN: 1076-0512 · Dermatol Surg 2020;00:1–6 · DOI: 10.1097/DSS.0000000000002778 ENDOVENOUS ABLATION OF CENTRAL FOREHEAD VEINS Figure 1. A simplified anatomical diagram of the relevant venous drainage of the supratrochlear (vertical forehead) veins. Anatomically, these veins drain blood from the front of the scalp. They descend in the center of the forehead, typically as 2 veins although they can vary, presenting as one main vein or even be separated into several veins. On reaching the top of the nose between the eyebrows, they are joined by the supraorbital vein on each side and are connected by the nasal arch. They then continue to form the facial vein at the medial 1⁄2F1 corner of the eye (Figure 1).6–8 This anatomy allowed for the description of the “Whiteley–Smith” provocation test in 2018.9 To assess how prominent these veins can become in the erect patient, the patient is asked to place their hands on their cheeks either side of the nose and just under the eyes. The patient is asked to press gently backward, compressing their cheeks to the underlying bone. This causes the supratrochlear vein to dilate becoming 1⁄2F2 visible in these patients (Figure 2). The authors have tried various techniques in patients with dilated central forehead veins and a positive Whiteley–Smith sign, including transdermal Nd:YAG laser, foam sclerotherapy, and phlebectomy with limited success. Over the last year, the authors have developed a technique of endovenous thermal ablation using a radial laser performed under local anesthetic. The aim of this article is to report the methodology of the technique developed in 2 co-operating centers (one in Brazil and one in England), and present the early results in our combined series of patients. Methods and Materials In total, 15 patients have been treated between the 2 centers. There have been 12 women and 3 men, with a mean age of 38.4 years (range 24–69). Although early in our experience, our indications for treatment are patients complaining of prominent and relatively straight vertical forehead veins that cause them sufficient distress to cause them to want, and accept the risks of, treatment. We assess patients clinically with provocation using the “Whiteley–Smith provocation test” and ensure that the veins become prominent. We are starting to use ultrasound with the patient supine and in the Trendelenburg 15 head down position, to assess the veins. We hope to produce guidelines for suitability on ultrasound measurements in the future. Currently, our contraindications to offering this treatment are patients with very tortuous veins that might prevent passage of the laser fiber or with a diameter that is too small to cannulate. However, such small veins are rarely prominent enough to need treatment. A relative contraindication is previous treatment to the forehead or forehead vein with pos- sible scar tissue or distortion in the vein lumen. However, this can be assessed preoperatively with ultrasound. Figure 2. (A and B) The “Whiteley–Smith provocation test” described in 2018. Patients sitting in a chair at rest in the doctor’s office might not show the prominent forehead veins that concern them. Gentle backward pressure over the facial vein, either side
Tratamento das veias reticulares e telangiectasias com Escleroterapia Ampliada e Laser Transdérmico. A Técnica ChaRov
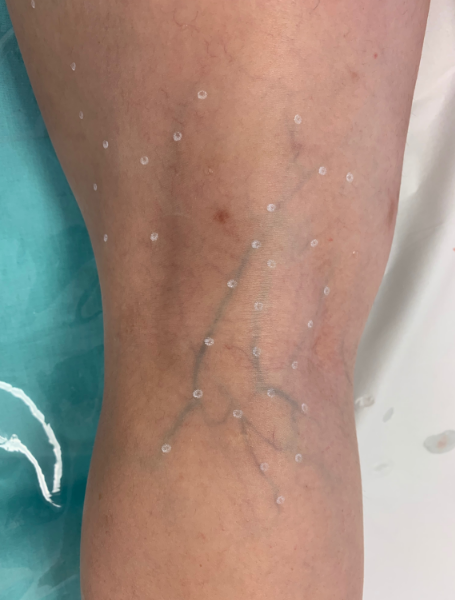
Autores: Charles Esteves Pereira Cirurgião Vascular. Habilitação em Cirurgia Endovascular e Ecografia Vascular com Doppler pela SBACV-CBR Titular da SBACV Coordenador do Curso Master em Fleboestética Coordenador da Clínica Charles Esteves Medicina Vascular Carlos Alberto Rover Cirurgião Vascular. Habilitação em Cirurgia Endovascular pela SBACV- CBR Membro efetivo da SBACV Coordenador do Curso Master em Fleboestética Coordenador da Clínica Dr. Rover de Medicina Vascular Introdução A prevalência das telangiectasias é alta afetando de 60 a 86% da população adulta, sejam isoladas ou associadas a veias varicosas. Existe uma relação linear entre o número de telangiectasias e veias varicosas, ou seja, quanto mais telangiectasias maior a chance da presença de veias varicosas1,2. Além do grande desconforto estético causam sintomas de insuficiência venosa como dor tipo peso, cansaço nas pernas, queimação, cãibras e o seu tratamento traz grandes melhoras3. Talvez por isso o tratamento das veias reticulares e telangiectasias representa o maior movimento do consultório vascular, especialmente o dedicado ao tratamento da doença venosa. Apesar da vasta literatura e consensos, ainda traz desafios ao especialista seja no diagnóstico, planejamento do tratamento, eficácia nos resultados, prevenção e tratamento das complicações. Neste capítulo, trazemos a nossa experiência com a técnica da Escleroterapia Ampliada associada ao Laser Transdérmico para tratamento de veias reticulares e telangiectasias. A técnica ChaRov. Fisiopatologia aplicada As veias dérmicas estão em dois plexos, um mais superficial (plexo subpapilar) e outro mais profundo, que se interconectam. Estes dois plexos drenam para o plexo venoso subdérmico, o qual é formado por vênulas de curso paralelo à superfície da pele. Estas vênulas por sua vez se conectam ao sistema venoso profundo indiretamente através do sistema das safenas ou diretamente através de micro-perfurantes. Em condições patológicas, as veias do plexo subpapilar formarão as telangiectasias e as veias do plexo subdérmico formarão as microvarizes3. Albanese, em sua clássica publicação de 1969 já trazia luz ao descrever a rede venosa subdérmica lateral da coxa e suas conexões com sistema venoso profundo através de perfurantes na coxa, joelho e perna. Relata também sua teoria de que esta rede seja um resquício embrionário da “veia safena externa superficial”, um sistema que teria um papel importante na fase embrionária inicial e que seria substituído pelo “sistema de safenas medial e posterior” e pelo sistema venoso profundo4. Estudos com Ultrassom Doppler confirmam essas conexões. Engelhorn et al avaliando pacientes C1 encontraram refluxo safênico em 46%, sendo a maioria segmentar, especialmente na panturrilha (56%) e a minoria (5%) refluxo juncional5,6. Weiss et al e Somjen et al encontraram 88% de refluxo em reticulares associado a telangiectasias laterais de coxa. Mariani et al e Santiago et al encontraram veias reticulares incompetentes em 100% dos pacientes com telangiectasias. O último autor encontrou 20 perfurantes incompetentes nos 43 membros avaliados sendo 6 perfurantes de coxa, 4 no joelho lateral, 8 em perna lateral e 2 na perna posterior7,8,9,10. Interessante observar que as telangiectasias encontradas no pé, a “corona phlebectasica” está associada à hipertensão venosa mais severa provocada seja por refluxo profundo, safênico ou de perfurante distal, de fundo gravitacional, ou seja, de cima para baixo. Pacientes com “corona phlebectasica” são classificados como classe C4c (CEAP)11. Por outro lado, as telangiectasias da coxa e joelho se comportam de modo diferente, localizando-se na parte mais lateral e proximal enquanto as reticulares nutridoras na parte mais distal como se a maior pressão viesse de baixo para cima, dando o aspecto característico dos “galhos e folhas de uma árvore” (figura 1). Kern et al em uma excelente revisão, trazem a hipótese do “sistema venoso dinâmico” oposto ao modelo estático da pressão gravitacional. Durante a sístole provocada pela contração da musculatura da panturrilha, a pressão se distribuiria através de micro-perfurantes incompetentes por todo o sistema, especialmente pelas veias menos resistentes, criando uma coluna ascendente de pressão, dilatando as veias reticulares até a parte terminal que seriam as telangiectasias que não têm para onde drenar12. Os achados de Santiago et al, corroboram essa hipótese ao terem encontrado a maioria das perfurantes abaixo do joelho. Figura 1- telangiectasias e venulectasias na coxa proximal. Veias reticulares no joelho e coxa Tendo em vista estas considerações, corroboradas pelos autores Mitchel Goldman e P Coleridge Smith, fica claro que o tratamento ideal deve inicialmente eliminar toda a rede de veias reticulares nutridoras e na sequência, as telangiectasias. Isto vai aliviar a pressão hidrostática do sistema venoso “nutridor”, diminuir efeitos adversos e melhorar os resultados13,14. Diagnóstico Todo bom diagnóstico se inicia com uma anamnese bem-feita. Pacientes chegam ao consultório se queixando das “varizes”, alguns assintomáticos e outros com sintomas típicos da IVC. Acontece que na mente dos pacientes (e de muitos médicos e planos de saúde) qualquer vaso doente é uma “variz”, quando na verdade, varizes são definidas como “veias subcutâneas dilatadas e tortuosas com diâmetro maior que 3 mm quando medidas na posição ortostática”. Portanto, as(os) pacientes devem ser bem esclarecidas(os) da diferença entre “varizes”, microvarizes (veias reticulares incompetentes) e telangiectasias (vasinhos)12,14,15. Detalhes da anamnese, exame físico e métodos complementares fogem do escopo deste capítulo, mas não posso me furtar de reforçar que uma anamnese completa, exame físico detalhado, complementado por fleboscopia e ultrassom Doppler são rotina em nossa clínica e recomendados em nossos treinamentos, pois consideramos fundamentais para o melhor diagnóstico e planejamento do tratamento e especialmente fundamentais para aumentar a aderência do paciente ao tratamento proposto. Princípios do Tratamento O “European guidelines for sclerotherapy in chronic venous disorders” define escleroterapia como a ablação química de uma veia varicosa por injeção intravenosa de uma substância esclerosante, seja na forma líquida ou espuma. As veias tratadas podem ser intradérmicas, subdérmicas, subcutâneas, transfasciais (perfurantes) ou subfasciais, além de malformações. O esclerosante destrói o endotélio venoso e possivelmente outras partes adicionais da parede venosa. O sucesso da escleroterapia a longo prazo é transformar o vaso em um cordão fibroso, processo chamado de “esclerose”. O propósito da Escleroterapia não é provocar a trombose do vaso, que pode recanalizar, mas a transformação definitiva em um cordão fibroso16,17. No que se refere às veias reticulares e telangiectasias, o Guideline Europeu
Mapeamento Venoso no Pré Tratamento com Laser Transdérmico e Endovenoso

Arquivo do Artigo https://charlesesteves.com.bresteves/wpch/wp-content/uploads/2021/03/MAPEAMENTO-VENOSO-NO-PRE-TRATAMENTO-COM-LASER-TRANSDERMICO-E-ENDOVENOSO.pdf
Laser Endovenoso Avançado – Técnica Hedgehog por Charles Esteves

Arquivo do artigo https://charlesesteves.com.bresteves/wpch/wp-content/uploads/2021/03/Laser-Endovenoso-Avancado-Tecnica-Hedgehog-por-Charles-Esteves-1.pdf
O que é a escleroterapia?

Escleroterapia é uma técnica não cirúrgica indicada para o tratamento de varizes. É também conhecida como aplicação para varizes, pois na maioria das vezes o procedimento é feito a partir de uma injeção aplicada diretamente na variz que deve ser eliminada. Existem três tipos principais de escleroterapia e as suas aplicações podem ser em formato líquido, espuma ou laser. Confira mais detalhes sobre cada uma delas: Escleroterapia com líquido Escleroterapia com líquido: a técnica é conhecida por ser aplicada via injeção de glicose diretamente na veia, fazendo com que desapareçam os vasinhos e as pequenas varizes. O líquido é aplicado diretamente na região afetada, e o resultado pode ser visto em algumas semanas. Escleroterapia a laser Escleroterapia a laser: é uma das técnicas mais utilizadas para diminuir ou eliminar aqueles vasinhos localizados no rosto principalmente no nariz e bochechas, no tronco e nas pernas. O tratamento com laser é um pouco mais caro em relação aos outros procedimentos, mas dependendo da região a ser tratada os resultados podem ser percebidos já nas primeiras sessões. Escleroterapia com espuma Escleroterapia com espuma: essa é a técnica mais utilizada para o tratamento das varizes mais grossas. Com a ajuda de um aparelho de ultrassom a veia a ser tratada é localizada e em seguida é feita a aplicação do medicamento em forma de espuma. Esses tratamentos abrangem todos os tipos de varizes, desde aqueles vasinhos mais fininhos, avermelhados, passando pelas veias azuis, até aquelas varizes mais grossas que podem causar a doença varicosa. Em algumas circunstâncias pode ser necessário a associação de mais de um método para que o paciente obtenha um resultado mais rápido e eficaz. É importante ressaltar que a realização de qualquer um destes procedimentos devem ser indicados por um médico angiologista ou cirurgião vascular. Pois, apenas esses especialistas são capacitados para realizar uma avaliação médica e analisar quais são os riscos e benefícios de cada tratamento de acordo com a necessidade do paciente.
Refluxo na safena: O que é, sintomas e tratamentos
Certamente se você está lendo este blog é porque possui alguma dúvida sobre problemas que afetam a veia safena e a saúde vascular da suas pernas. Talvez você sinta ou conheça alguém que sinta dores nas pernas, sensação de peso, inchaço, coceira. Talvez você tenha observado que suas pernas ou de alguém que você conheça já apresentam microvarizes, vasinhos ou mesmo aquelas veias mais dilatadas, as varizes. Talvez você tenha casos de varizes na família, especialmente se você for mulher e sua mãe tenha varizes. Aí você procurou um médico vascular que te examinou e pediu um exame. Você fez o exame de Ultrassom Doppler Vascular e… Bingo! Deu que a veia safena apresenta refluxo. Está doente. E agora? A presença de uma doença na veia safena é motivo de alarme para muitos. É uma grande fonte de dúvidas para nossos seguidores e clientes e sempre gera uma série de questionamentos. Na sua cabeça surgem inúmeras questões: Será que vão tirar minha safena? Vou ter que operar? Como é que fica sem a safena? É uma veia do coração? Para entender melhor essa questão, continue lendo este texto. Afinal, o que é a Veia Safena? Deixe eu explicar um pouco sobre a anatomia das veias das pernas. As veias das pernas estão distribuídas em 3 sistemas: Sistema Venoso Superficial; Sistema Venoso Profundo; Sistema Venoso Comunicante; O sistema superficial compreende as veias que ficam entre a pele e a capa (aponeurose) dos músculos. O sistema profundo compreende as veias que ficam no interior dos músculos. O sistema comunicante compreende as veias que fazem comunicação entre as veias superficiais e as veias profundas. As veias safenas fazem parte do sistema superficial, ou seja, drenam o sangue entre a pele e os músculos. Elas levam esse fluxo para as veias profundas através de veias perfurantes (ficam no trajeto) e onde elas desembocam diretamente nas veias profundas. A veia safena magna é a mais longa e juntamente com as veias safenas acessórias, desembocam na virilha no local chamado de “junção safeno-femoral”. A veia safena parva (parva quer dizer curta em latim) fica na batata da perna e desemboca na veia profunda do joelho em local chamado de “junção safeno-poplítea”. Como as veias funcionam? O sistema venoso superficial retorna aproximadamente 5% do fluxo venoso e o sistema profundo retorna os 95% restantes. Você já deve ter percebido então que as veias profundas são as principais, certo? Outra coisa bem importante são os músculos das pernas. Eles atuam como uma bomba, especialmente nas panturrilhas (batatas das pernas) que bombeiam o sangue de baixo para cima, contra a gravidade. Falando em gravidade, dá para entender que o retorno venoso necessita de dois mecanismos para funcionar perfeito. De um lado temos os músculos que atuam como bomba. De outro temos as válvulas das veias, que deixam o fluxo subir, mas não o deixam voltar, ou seja, impedem o refluxo. Dá para entender que se os músculos são pouco ativados vai dar problema no retorno. De outro lado, se o sistema de válvulas falhar, também vai dar problema, o famoso refluxo. Veia Safena Magna, a mais famosa veia do Sistema Venoso Superficial Agora que você já sabe um pouco da anatomia e função venosa, quero falar com você sobre as veias safenas. Sim, existem várias veias safenas, isso também causa muita confusão. As Veias Safenas são os troncos principais no sistema venoso superficial, que recebem o fluxo de veias menores, como se fossem um rio e seus afluentes. A maioria das pessoas já ouviu falar da veia safena, que ficou famosa desde o dia em que um médico percebeu que poderia tirar essa veia da perna e levá-la para fazer uma ponte no coração, quando a coronária do paciente estivesse entupida. Por essa causa, o substantivo “veia safena” virou verbo: “ele está safenado”. Entretanto, o que poucas pessoas sabem, é que existem várias safenas em cada perna. As principais Safenas são: a Veia Safena Magna e a Veia Safena Parva. Tem também as veias safenas acessórias, ajudantes da safena magna nas coxas. E qualquer uma delas pode ficar doente. Assim, como o próprio nome diz, a Veia Safena Magna é a mais extensa veia do sistema venoso superficial. Quando se fala em Safena, geralmente, é dela que estamos falando. Ela nasce lá no dedão do pé e sobe por dentro da perna e coxa e termina na virilha onde deságua na veia femoral. Nesse trajeto, a safena magna vai recebendo seus afluentes e vai aumentando de calibre. Ela comunica-se com veias profundas através de perfurantes e termina por desaguar na veia femoral ao nível da virilha, local chamado de “junção safeno-femoral”. Refluxo na Veia Safena: O que é? É perigoso? Como é feito o tratamento? Afinal, o que é o refluxo venoso? Já expliquei anteriormente que o fluxo normal das veias das pernas deve sempre ser em direção ao coração, ou seja, de baixo para cima, contra a gravidade. Se a veia sofrer uma dilatação ou se a válvula sofrer algum dano o sistema de válvulas entra em falha e o sangue desce para as pernas. Então fica claro aqui, que o problema das varizes está na degeneração da parede e na estrutura da veia e não no sangue. Esse sangue refluído fica “sobrando” nas pernas, aumenta a pressão dentro das veias e ajuda na dilatação e tortuosidade, formação de varizes e piora da doença. Provoca os sintomas de dor, sensação de peso, cansaço e inchaço. Nos casos mais crônicos pode evoluir para alterações de pele tipo o eczema (uma alergia que coça muito), o escurecimento (dermatite ocre), a inflamação (chamada de lipodermatoesclerose) e por fim o pior que é a úlcera varicosa. Essas varizes podem furar e sangrar bastante. Além disso, esse “sangue parado” pode coagular, dando uma flebite ou uma trombose. A presença de refluxo nas veias safenas é uma das situações mais comuns em quem apresenta varizes e isto gera muitas dúvidas e insegurança. Além do mais, algum grau de refluxo leve pode ser encontrado em quase